Гемиколэктомия — хирургическое вмешательство, выполняемое при лечении различных заболеваний толстого кишечника. Во время операции проводится резекция ободочной кишки вместе с отводящими и приводящими отрезками, при злокачественном процессе также выполняется лимфаденэктомия — удаление регионарных лимфатических узлов. Кроме того, заключительным этапом хирургического вмешательства является реконструкция — формирование колоректального анастомоза путем сшивания концевых участков поперечной ободочной и подвздошной кишки для нормального прохождения содержимого кишечника. В некоторых случаях формируется колостома — выведение конца кишки на переднюю брюшную стенку, реконструктивная операция по низведению кишечной стомы для нормализации проходимости кишечника может быть назначена через 2-3 месяца.
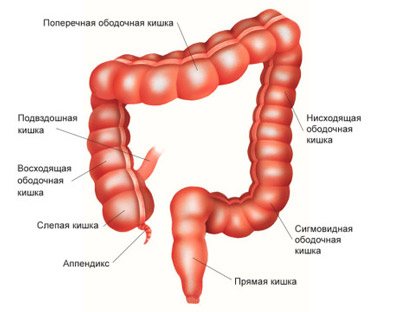
В зависимости от локализации очага патологии и подлежащей удалению части толстой кишки различают правостороннюю или левостороннюю гемиколэктомию. Если очаг патологии находится либо в восходящем отделе ободочной кишки, либо в терминальной части подвздошной кишки, либо в слепой кишке или правой поперечно-ободочной, проводится правосторонняя гемиколэктомия; этот вариант встречается чаще. При диагностировании опухоли в дистальной части поперечного отдела, в нисходящем отделе и проксимальной части сигмовидной кишки назначается левосторонняя гемиколэктомия.
В зависимости от стадии болезни операцию можно провести открытым лапаротомическим способом или методом лапароскопии. В нашей клинике хирурги всегда стремятся проводить хирургическое вмешательство щадящим методом, поэтому, если существует возможность, проводится лапароскопическая гемиколэктомия. Также у 90% наших пациентов в ходе операции для сохранения естественного прохождения содержимого кишечника формируется первичный анастомоз.
Узнайте стоимость по телефону: +7 (495) 782-50-10
Продолжительность 2,5-3 ч.
Время в стационаре 10-13 дня
Почему удаляется именно половина кишечника?
Почему даже при небольшой по размерам злокачественной опухоли, расположенной далеко от средней линии ободочной кишки, принято удалять всю половину кишечника? Почему недостаточно резецировать только участок с опухолью?
Это объясняется несколькими причинами:
-
Особенностями кровоснабжения. Правая и левая половины толстого кишечника кровоснабжаются разными ветвями: правая половина – из верхней брыжеечной артерии, левая половина – из нижней брыжеечной. При перевязке одной из ветвей из кровоснабжения выключается вся половина кишечника.
- Кишечный анастомоз будет максимально надежным при формировании его на участке с подвижным отделом толстой кишки, покрытым со всех сторон брюшиной. Таким участком является поперечно-ободочная кишка. А восходящий и нисходящий отделы толстого кишечника брюшиной покрыты не полностью.
- При раке необходимо максимальное удаление регионарных лимфоузлов единым блоком с опухолью. Лимфоузлы находятся в брыжейке по ходу кровеносных сосудов, а также в забрюшинной клетчатке.
Показания
Операция является радикальной и назначается в случае, если патологические процессы представляют угрозу для жизни пациента.
К прямым показаниям относятся:
- злокачественные опухоли кишечника;
- заворот толстой кишки;
- непроходимость органа;
- колит ишемический или язвенный;
- перфорация стенок толстого кишечника;
- необратимые нарушения кровообращения;
- полипоз;
- осложненная болезнь Крона.
Возможно вам также интересно будет почитать — Удаление желчного пузыря — подготовка, проведение, послеоперационный период
Предварительная подготовка к операции
Гемиколэктомия при раке кишечника относится к радикальным операциям, проводимым по жизненным показаниям. Она не проводится пациентам с множественными отдаленными метастазами. Абсолютными противопоказаниями также является:
- Общее тяжелое состояние.
- Декомпенсация сердечной недостаточности.
- Тяжелая форма сахарного диабета с множественными осложнениями.
- Почечная и печеночная недостаточность.
- Острое инфекционное заболевание.
При подготовке к операции назначается определенный объем обследования:
- Анализы крови общий и биохимический.
- Анализ мочи.
- Исследование свертывающей системы.
- Исследование электролитного баланса.
- Маркеры инфекционных заболеваний (ВИЧ, гепатиты, сифилис).
- Рентгенография органов грудной клетки.
- УЗИ или КТ органов брюшной полости.
- Осмотр терапевта и специалистов по профилю при наличии хронического заболевания.
Анемия, истощение, нарушение водно-солевого обмена часто сопровождают онкопатологию. Однако эти состояния не являются противопоказанием к гемиколэктомии. Они могут быть откорректированы в ходе предоперационной подготовки. Это несколько отсрочит операцию, но позволит подойти к ней с минимальным риском послеоперационных осложнений.
Таким пациентам может быть проведено переливание крови или эритроцитарной массы при анемии, переливание солевых растворов при электролитном дисбалансе, плазмы и растворов аминокислот при истощении и гипоальбуминемии. Назначаются также метаболические препараты, улучшающие обменные процессы в тканях.
При наличии признаков нарушения сердечной деятельности проводится лечение для улучшения гемодинамики (назначаются сердечные гликозиды при сердечной недостаточности, антиаритмические препараты для коррекции аритмии, гипотензивные препараты для нормализации АД).
Пациенты с сахарным диабетом осматриваются эндокринологом, подбираются схемы инсулинотерапии, максимально удобные для коррекции уровня сахара в послеоперационном периоде.
Необходима также максимально возможная компенсация дыхательной недостаточности у больных с ХОБЛ. Настоятельно рекомендуется отказ от курения.
Мужчины с аденомой предстательной железы осматриваются урологом.
При наличии варикозно расширенных вен или тромбофлебита в анамнезе необходимо эластичное бинтование конечностей перед операцией.
Питание больных перед гемиколэктомией должно быть полноценным и состоять из продуктов, содержащих легкоусвояемые белки и витамины (отварное мясо, протертые супы, творог, яйца, фруктовые и овощные пюре, соки). Не допускаются продукты с высоким содержанием клетчатки (сырые овощи и фрукты, бобовые, черный хлеб, орехи).
Необходима также психологическая подготовка, пациенту разъясняется суть операции, возможные осложнения, правила поведения в послеоперационном периоде. Больной также должен потренироваться отправлять свои физиологические надобности в лежачем положении.
Причины
Непосредственная причина рака слепой кишки – не распознанная иммунной системой и вовремя не уничтоженная клеточная мутация, вследствие чего запускается бесконечный цикл деления и роста опухолевых клеток. Злокачественные новообразования слепой кишки, по мнению экспертов Всемирной организации здравоохранения, могут развиваться под воздействием следующих провоцирующих факторов:
- Излишнего употребления красного мяса, прошедшего кулинарную обработку;
- Возрастных изменений в тканях и ослабления кишечной перистальтики;
- Наследственной предрасположенности;
- Хронических заболеваний и патологических состояний желудочно-кишечного тракта (воспалительных, язвенных, дискинетических, доброкачественных неопластических процессов);
- Экологических факторов;
- Присутствия и активности в организме онкогенных вирусов (папилломавируса человека и некоторых подтипов вируса герпеса);
- Курения.
Единой причины, по которой развивается опухоль слепой кишки, учёными до сегодняшнего дня не установлено.
Для рака слепой кишки применяется TNM классификация. В ней T обозначает размер опухоли, N – наличие поражения лимфатических узлов, M – наличие отдалённых метастазов. Заболевание протекает в 4 стадии:
- Стадия 0 характеризуется очень маленькими размерами опухоли, поражением только верхнего слоя стенки слепой кишки, отсутствием метастазов в регионарных лимфатических узлах;
- При первой стадии рака слепой кишки патологический процесс распространяется на второй и третий слой толстой кишки, однако не прорастает на внешнюю сторону кишечника, отсутствуют метастазы в лимфатических узлах;
- На II стадии злокачественная опухоль прорастает на внешнюю стенку слепой кишки, лимфоузлы не поражаются и метастазов не наблюдается;
- На третьей стадии заболевания опухоль начинает прорастать на близлежащие органы и ткани, поражаются лимфатические узлы, но отдалённых метастазов врачи не выявляют;
- На терминальной, четвёртой, стадии рака слепой кишки злокачественная опухоль начинает прорастать в прилегающие ткани и органы, при этом поражаются лимфатические узлы и выявляются отдалённые метастазы.
Выделяют следующие гистологические типы рака слепой кишки:
- Аденокарцинома развивается из эпителиальных клеток слизистой оболочки кишки;
- Перстневидноклеточный рак имеет вид пузырьков;
- Недифференцированный рак считается наиболее агрессивной формой злокачественного новообразования;
- Неклассифицируемый рак является злокачественной опухолью, которая не относится ни к одной из гистологических форм;
- Плоскоклеточный рак – опухоль слепой кишки, которая состоит из клеток плоского эпителия;
- Железисто-плоскоклеточный рак – новообразование, состоящее их плоского и железистого эпителия.
Аденокарцинома слепой кишки бывает экзофитной или эндофитной опухолью. Она может расти в просвет слепой кишки или прорастать все слои кишечной стенки. Опухоль часто прорастает в мочевой пузырь, матку, придатки, предстательную железу у мужчин, тонкий кишечник, брюшную стенку. Аденокарцинома дает метастазы наиболее часто в печень, редко в легкие, костную систему, мозг. Аденокарцинома бывает высокодифференцированная и низкодифференцированная. Клетки высокодифференцированной опухоли близки к здоровым клеткам, способны выполнять свои функции. Низкодифференцированная опухоль состоит из переродившихся клеток, неспособных выполнять свои функции. Благоприятный прогноз у пациентов с высокодифференцированными опухолями. Онкологи Юсуповской больницы устанавливают диагноз и назначают лечение, учитывая результаты гистологического исследования биологического материала, полученного во время биопсии.
Накануне операции
Очень важный момент при подготовке любых операций на кишечнике – это очищение его накануне операции от содержимого, а также подавление патогенных микробов.
В разных клиниках применяются разные схемы предоперационной подготовки кишечника. Обычно за два дня до назначенной операции назначается солевое слабительное (раствор сульфата магния) несколько раз в день, только жидкая пища, вечером – очистительная клизма.
В день накануне операции разрешается только легкий завтрак, солевое слабительное 2 раза или лаваж кишечника. Лаваж – это более современный метод очищения кишечника, достаточно эффективный и удобный. Суть его заключается в приеме накануне операции 3-4 литров специального сбалансированного осмотического раствора. Основой для раствора являются такие препараты, как Макрогол, Фортранс, Колайт, Голитель. Они выпускаются в пакетах, предназначенных для разведения водой.
Кроме этого, накануне операции пациенту дается однократно или несколько раз в день невсасывающийся антибиотик для подавления кишечной микрофлоры – неомицин, канамицин, эритромицин.
Некоторые клиники практикуют внутривенное введение антибиотика за 1 час до начала операции (цефокситин или метронидазол).
В день операции нельзя есть и пить.
Видео Техника лапароскопической мезоколонэктомии
Основным условием эффективной и безопасной диссекции является создание адекватного натяжения рассекаемых тканей, что позволяет четко контролировать все манипуляции. Последнее достигается использованием тракции и противотракции. В основном для этого применяют атравматичные зажимы типа Babcock или кишечные жомы. Большую помощь оказывает применение марлевых тупферов. Диссекцию начинают в области купола слепой кишки, который захватывается и отводится медиально. При этом натягивается брюшина латерального канала. Производят ее рассечение с помощью ножниц с монополярной коагуляцией по пограничной фасции. На этом этапе операции, при выделении кишки из забрюшинного пространства, должны быть визуализированы: подвздошные сосуды, правый мочеточник, вверху раны — нижнегоризонтальная ветвь двенадцатиперстной кишки. Мочеточник может быть обнаружен по перистальтике. В некоторых случаях, особенно при подозрении на распространение опухоли в забрюшинном пространстве, обоснована предварительная катетеризация мочеточника с целью достоверной визуализации.
Следующий этап лапароскопической правосторонней гемиколэктомии — мобилизация печеночного угла толстой кишки, наиболее трудный этап операции. Для его выполнения необходимо осуществить тракцию кишки вниз и медиально. Лапароскоп нередко удобнее устанавливать в боковых троакарах — в зависимости от условий мобилизации. Большинство сосудов печеночно- и желудочно-ободочной связок коагулируется, а более крупные — клиппируются. Производят рассечение большого сальника по линии резекции кишки.
Ход операции
Операция гемиколэктомия проводится под общей анестезией. Обычно это интубационный наркоз с применением миорелаксантов.
1. Разрез. Проводится срединный разрез или боковой право- или левосторонний параректальный. Разрез должен обеспечивать максимальный доступ к операцинному полю и по возможности, не нарушать функцию брюшного пресса.
2. Ревизия брюшной полости. Определяется операбельность, наличие другой патологии в брюшной полости, наличие метастазов, объем резекции.
3. Мобилизация кишечника.
При правосторонней гемиколэктомии мобилизуется часть подвздошной кишки (длиной 10-15 см), слепая, восходящая ободочная и поперечно-ободочная кишка (правая ее половина). Мобилизовать кишку – это значит выключить ее из кровоснабжения путем перевязки сосудов и придать ей подвижность путем пересечения брыжейки и тупого отделения от забрюшинной клетчатки на местах, не покрытых брюшиной.
на рисунке слева: правосторонняя гемиколэктомия, на рисунке справа: левосторонняя гемиколэктомия
При левосторонней гемиколэктомии аналогичная операция проводится с поперечно-ободочной кишкой, нисходящей ободочной и сигмовидной кишкой. Пересекается также правая кишечно-диафрагмальная связка для беспрепятственного низведения правой половины толстой кишки и создания анастомоза.
4. Непосредственно резекция. На поперечно-ободочную кишку накладывается два зажима, между которыми кишка пересекается. Резецируемая часть толстой кишки выводится в рану и удаляется единым блоком с брыжейкой, частью большого сальника, забрюшинной клетчаткой и региональными лимфоузлами. Пересеченные концы кишки обрабатываются антисептиком.
5. Создание анастомоза. При правосторонней гемиколэктомии накладывается анастомоз между подвздошной кишкой и поперечно-ободочной кишкой по типу «бок в бок» или «конец в бок». При удалении левой половины кишки накладывается анастомоз между поперечно-ободочной и сигмовидной кишкой «конец в конец». Стенки кишечника при этом сшиваются двухрядным или трехрядным швом или же специальным сшивающим аппаратом.
6. На месте анастомоза устанавливается дренаж. Рана ушивается.
Не всегда удается операцию провести одномоментно. У тяжелых и ослабленных больных, особенно при проведении левосторонней гемиколэктомии, часто накладывается разгрузочная цекостома (искусственный свищ сигмовидной кишки) или колостома. Это необходимо для отведения кишечного содержимого наружу, чтобы уменьшить нагрузку на анастомоз. После заживления анастомоза колостома ушивается.
Осложнения
Основным осложнением после операции Г. является разлитой или ограниченный перитонит (см.). Различают две основные группы послеоперационных перитонитов: перитонит, развивающийся при полном герметизме швов межкишечного анастомоза, связанный с инфицированием брюшной полости в момент операции, и перитонит, вызванный несостоятельностью швов межкишечного анастомоза. При применении антибиотиков в процессе предоперационной подготовки, во время операции и в послеоперационном периоде перитониты первой группы встречаются сравнительно редко. Профилактика их заключается в щадящем проведении операции с тщательным соблюдением всех правил асептики (см.).
Чаще встречается послеоперационный перитонит, обусловленный недостаточностью швов межкишечного анастомоза. Клинические проявления его, как правило, выявляются на 4—6-е сутки после операции. Профилактика послеоперационных перитонитов данной группы заключается в специальной подготовке больных, разгрузочной цекостомии или отказе от одномоментной операции с наложением внутрибрюшного анастомоза после резекции кишки. При появлении признаков перитонита в послеоперационном периоде показана срочная релапаротомия, и чем раньше она будет сделана, тем больше шансов на успех последующего лечения. В большинстве подобных случаев несостоятельный анастомоз выводят за пределы брюшной полости в виде калового свища, а при невозможности его выведения вследствие инфильтрации и плохой мобильности этого участка кишки — выключают зону анастомоза путем пересечения приводящего отрезка кишки выше анастомоза с наложением на него полного (временного) калового свища и последующей отграничивающей тампонадой области несостоятельного анастомоза.
Послеоперационная летальность при Г. колеблется в широких пределах. Это объясняется тем, что Г. применяют при различных болезненных процессах, а исходы операции находятся в прямой зависимости не только от характера болезненного процесса, но и от степени его проявления и стадии развития. Так, при операциях по поводу острой кишечной непроходимости (завороты или узлообразования) в ранних стадиях послеоперационная летальность не превышает 2—5%, а при некрозе кишки она возрастает во много раз. При раке толстой кишки, при плановых операциях, проводимых после надлежащей подготовки, послеоперационная летальность колеблется в пределах 1,5 — 4%, а при экстренных операциях по поводу обтурационной кишечной непроходимости, вызванной опухолью, особенно при перфорации опухоли, она достигает 50—60% .
Библиография:
Литтманн И. Брюшная хирургия, пер. с нем., с. 309, Будапешт, 1970; P ы ж и х А. Н. Атлас операций на прямой и толстой кишках, с. 282, 294, М., 1968; G о 1 i g h e r J. G. Surgery of the anus, rectum and colon, L., 1975.
Б. С. Розанов.
Послеоперационный период
После операции пациент несколько суток находится в отделении интенсивной терапии под постоянным наблюдением. Питание в этот период только парентеральное. Через нос в кишечник выше анастомоза помещается зонд, через который проводится отсасывание кишечного содержимого.
На 2-е сутки пациенту разрешено вставать и ходить для профилактики спаек. В это же время разрешается питье.
С 3-х суток разрешается жидкая пища без шлаков – овощные отвары, бульоны, протертые супы, жидкая манная каша. На таком питании пациент остается в течение 6-7 суток. Для разжижения каловых масс применяются дюфалак, касторовое масло в капсулах, вазелиновое масло.
Диета постепенно расширяется. Пациент при благоприятном течении выписывается на 14-16 день. Однако ограничения по питанию остаются на длительное время. Период ранней адаптации и выраженных функциональных нарушений кишечника после операции длится до 2-х месяцев, период полной адаптации – до 4-6 месяцев, иногда – до года.
Симптомы и признаки
Злокачественные опухоли, локализованные в слепой кишке, характеризуются длительным бессимптомным течением. Быстро прогрессирующий субъективный дискомфорт отмечается на поздних этапах заболевания и не обладает патогномоничной спецификой, которая указывала бы именно на локализацию опухоли в слепой кишке. Пациенты предъявляют следующие жалобы:
- Тошнота, плохой аппетит, отрыжка;
- Метеоризм, внешне необъяснимое чередование поносов и запоров;
- Боль в правой части живота.
По мере увеличения опухоли в размерах и её повреждения каловыми массами прогрессирует кровоточивость. Она в течение определённого периода может оставаться скрытой, проявляться нарастающими симптомами анемии и астении:
- Апатией;
- Шаткостью;
- Слабостью, быстрой утомляемостью;
- Бледноземлистым цветом кожи;
- Исхуданием.
Частое или регулярное истечение алой крови при дефекации – один из типичных симптомов колоректального рака любой локализации. В терминальной стадии болезни обычно присоединяются следующие признаки рака слепой кишки:
- Интенсивный болевой синдром, обусловленный прорастанием опухоли в окружающие структуры и давлением на соседние органы;
- Явления частичной кишечной непроходимости или полного перекрытия просвета кишки;
- Желтуха и печеночная недостаточность, поскольку строение кишечной системы циркуляции лимфы и кровоснабжения обусловливает метастазирование опухолевого процесса в печень.
Лапароскопическая гемиколэктомия
Лапароскопическая гемиколэктомия – это аналог открытой операции, но проводимая с помощью современного эндоскопического оборудования, без больших разрезов брюшной стенки.
Преимущество лапароскопической операции в том, что она протекает с меньшей травматизацией тканей, после нее проходит быстрее период восстановления. Этот метод более предпочтителен у ослабленных пациентов.
Через 4-5 проколов в брюшную полость вводятся лапароскоп и троакары с инструментами. Основные этапы операции не отличаются от аналогичных при открытом методе. При лапароскопическом методе более распространено наложение швов с помощью специальных сшивающих аппаратов, которые также вводятся через проколы в брюшной стенке.
При левосторонней гемиколэктомии для создания анастомоза «конец в конец» одна часть аппарата вводится в просвет культи ободочной кишки, вторая часть – через задний проход в культю сигмовидной кишки. Создается циркулярный шов, после чего аппарат извлекается перанально.
Удаляемый отрезок кишки извлекается из брюшной полости через разрез длиной 3-4 см.
Иногда чисто лапароскопическую операцию выполнить не удается. При больших опухолях или невозможности по каким-либо причинам выполнения анастомоза внутри брюшной полости, хирурги производит расширение лапароскопического разреза, кишка выводится в рану и производится анастомоз открытым способом. Такой метод вмешательства считается комбинированным.
Специалисты, оказывающие данную услугу 19
Левосторонняя гемиколэктомия – это удаление левой половины поперечной ободочной, нисходящей ободочной и либо всей сигмовидной кишки, либо ее части.
Левосторонняя гемиколэктомия чаще всего выполняется по поводу рака левой половины толстой кишки. Также показаниями можно считать дивертикулез левой половины ободочной кишки, левосторонний мегаколон, лвосторонний толстокишечный стаз и воспалительные заболевания в левой половине ободочной кишки.
Подготовка к операции
Подготовка ко всем операциям на толстом кишечнике схожа. Пациент ложится в стационар дня за 2 — 3 до операции. В план дооперационного обследования входит:
Клинический анализ крови и мочи Биохимический анализ крови (общий белок, билирубин, мочевина, глюкоза, АсТ, АлТ, креатинин) Анализы на гепатиты B, C, ВИЧ Анализы на сифилис Определение группы крови Электрокардиограмма Флюорографическое исследование Колоноскопия Ирригоскопия В случае наличия у пациента каких-либо хронических заболеваний обязательно предоставление справок, заключений и выписок из больниц
Далее, в течение 2 — 3 дней больной получает бесшлаковую высококалорийную диету. Так как предполагается вскрытие просвета кишки и для уменьшения вероятности и инфицирования брюшной полости и послеоперационных швов, дня за 3 назначаются перорально антибиотики (АльфаНормикс, полимиксин и т.д.). Накануне операции бреется операционное поле, больной ничего не ест в этот день, выпивает слабительное или ему ставятся очистительные клизмы. Непосредственно перед операцией больному ставят зонд в желудок, мочевой катетер и на это предоперационная подготовка заканчивается и начинается сама операция.
Ход операции
Данная операция проводится под общей анестезией. Положение больного на спине с раздвинутыми ногами, помещенными на специальные подставки.
По средней линии живота выполняется разрез как показано на рисунке слева. После вскрытия брюшной полости проводится тщательный осмотр органов расположенных в ней. После этого рассекают брюшину и приступают к освобождению удаляемого участка кишки от связок, сосудов и спаек (рисунки снизу).
После подготовки кишки к удалению, сначала на ободочную, затем на сигмовидную кишку накладываются сшивающие аппараты и кишка удаляется.
После этого накладывается анастамоз по типу бок в бок, когда поперечная ободочная кишка и остаток сигмоыидной кишки сшиваются своими боковыми частями. Сначала сшиваются две культи между собой. После этого проводится вскрытие их просвета и формирование собственно соустья.
Затем, убедившись в проходимости анастамоза и укрыв его либо сальником, либо жировыми подвесками и тщательно проверив отсутствие кровотечения, брюшную полость послойно зашивают наглухо.
Осложнения
К основным осложнениям относятся:
Кровотечения Несостоятельность анастомоза Паретическая кишечная непроходимость Послеоперационные инфекционные осложнения (перитонит, нагноение послеоперационной раны и т.д.)
Восстановительный период
Восстановительный период, в принципе, практически не отличается от этого периода при остальных общехирургических операциях. Первые сутки прооперированный находится в отделении интенсивной терапии (реанимации). Если состояние позволяет и функции основных органов восстановились, то больного переводят в общую палату. Из больницы выписка производится примерно на 10-13 сутки. Полностью восстановление происходит через 1,5-2 месяца. В случае, если операция была сделана по поводу онкологического заболевания, скорее всего потребуется проведение химиотерапии. Иногда операции заканчиваются наложением колостомы. В этом случае в восстановительный период входит обучение в специальных стома-центрах.
Добавить отзыв или комментарий*
* Обращаем ваше внимание! Данный портал является исключительно информационным и не отправляет запросы и отзывы непосредственно в мед. учереждения
Исключение составляют разделы в которых непосредственно отвечает специалист того или иного учерждения о чем дополнительно сообщается на СТРАНИЦЕ СПЕЦИАЛИСТА.
Имя: *
| Введите код: |



 Особенностями кровоснабжения. Правая и левая половины толстого кишечника кровоснабжаются разными ветвями: правая половина – из верхней брыжеечной артерии, левая половина – из нижней брыжеечной. При перевязке одной из ветвей из кровоснабжения выключается вся половина кишечника.
Особенностями кровоснабжения. Правая и левая половины толстого кишечника кровоснабжаются разными ветвями: правая половина – из верхней брыжеечной артерии, левая половина – из нижней брыжеечной. При перевязке одной из ветвей из кровоснабжения выключается вся половина кишечника.








